 11.05.2021
11.05.2021
Борьба с хронической болью. Современные способы интервенционного лечения
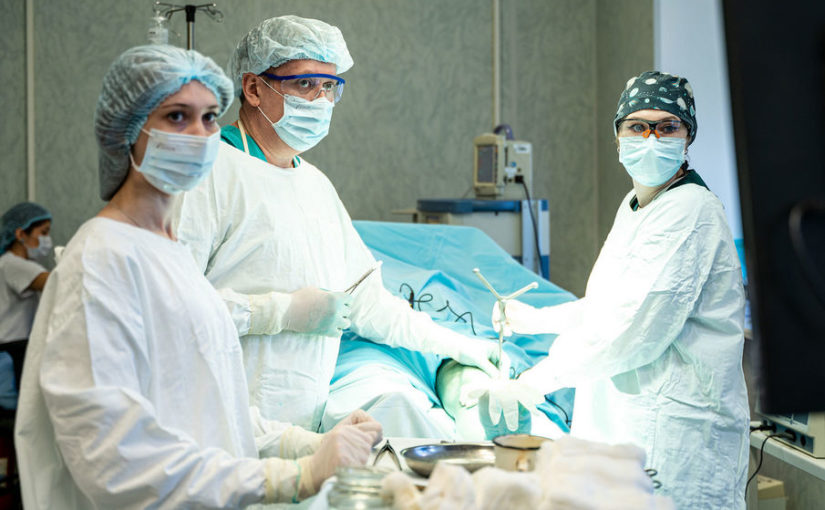
Интервенционные методы лечения боли – это малоинвазивные хирургические технологии, которые позволяют точно подвести необходимую дозу нужного лекарственного препарата к проблемной зоне и устранить болевые проявления, а также способны убрать нервные структуры формирующие болевой стимул без повреждения окружающих тканей. Более широко известный термин — лечебно-диагностические блокады.
ЭФФЕКТИВНО
Они позволяют получать длительный лечебный эффект даже там, где использование консервативных лекарственных средств неэффективно или невозможно, при этом нет абсолютных показаний к операции, либо пациент сам воздерживается от «традиционного» хирургического лечения.
БЫСТРО
Малый объём интервенционных вмешательств позволяет пациентам легко их переносить – госпитализация не требуется в подавляющем большинстве случаев, пациент отправляется домой сразу после процедуры.
Процедуры выполняются только по назначению врача-невролога. На консультацию при себе необходимо иметь:
- медицинские выписки о ранее перенесенных оперативных вмешательствах, хронических заболеваниях, аллергиях на лекарственные препараты (при наличии);
- МРТ-исследование «проблемной зоны» (например, шейный отдел, грудной отдел, пояснично-крестцовый отдел с тазобедренными суставами).
! Запрещено проводить МРТ пациентам с имплантированными электронными устройствами. К числу устройств, работа которых может быть нарушена магнитным полем аппарата, относятся: имплантированный кардиостимулятор, встроенный дефибриллятор, ферромагнитный ушной имплант, сосудистые клипсы в полости черепа, инсулиновая помпа и прочие дозаторы лекарственных препаратов.
Длительность процедуры от 20 до 45 минут. В день проведения процедуры непосредственно перед процедурой в обязательном порядке проводится консультация врача анестезиолога-реаниматолога.
ОТВЕТЫ НА ЧАСТО ЗАДАВАЕМЫЕ ВОПРОСЫ О ХРОНИЧЕСКОЙ БОЛИ
Что называется хронической болью в позвоночнике? Это характеристика продолжительности или силы боли?
Хроническая боль в позвоночнике – это боль в различных отделах спины, сохраняющаяся или неоднократно возобновляющаяся в течении более 3-х месяцев. Из самого определения следует, что данная характеристика больше применима к продолжительности боли, а ее сила-интенсивность отражает психо-эмоциональный окрас данного состояния.
Что может быть причиной хронической боли в позвоночнике?
Боль в позвоночнике может сигнализировать о наличии грыжи между позвонками. Патология сопровождается выпиранием или разрывом фиброзного кольца, при котором его содержимое перемещается в позвоночный канал и давит на нервные окончания и корешки вокруг позвонка. Также любые воспалительные и дегенеративные процессы в суставных группах позвоночного столба вызывают сдавление нервных структур и формируют болевой синдром.
Какую причину боли в позвоночнике невозможно вылечить, поэтому остается только снимать болевой синдром? Другими словами, в каких случаях используется блокада?
Крайние степени стеноза позвоночного канала, запущенные онкологические процессы, возрастные дегенеративные изменения в суставах не имеют реальных шансов на полное излечение, наличие болевого синдрома в этом случае устраняется лишь симптоматической терапией боли.
Почему этот метод называется лечением? Все-таки он просто снимает боль или лечит?
Концепция борьбы с болью как с источником вторичного повреждения организма пришла к нам с Запада в начале 2010 года. Устранение болевого раздражения позволяет защитить организм пациента от вторичного агрессивного повреждающего воздействия – это лечебная технология.
В чем суть интервенционного лечения боли?
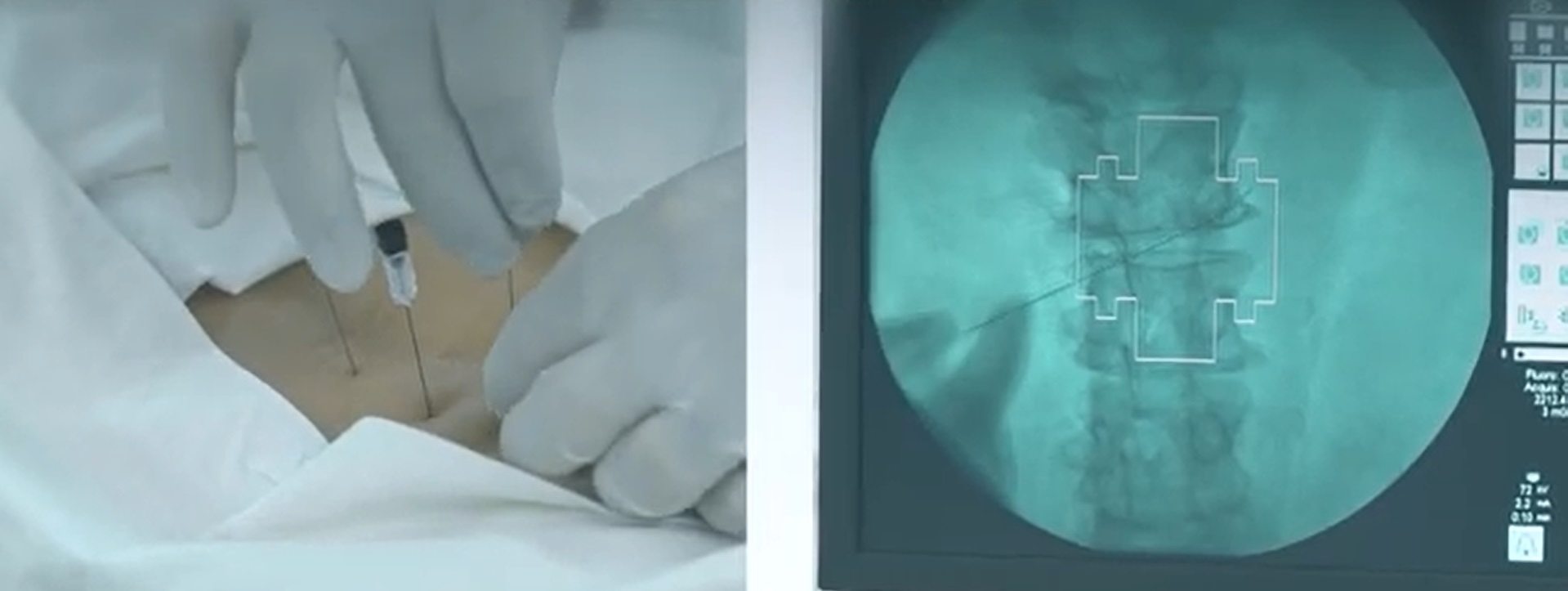
Интервенционное лечение боли позволяет уменьшить симптоматику при грыжах позвоночника, стенозах и прочих дегенеративных заболеваниях опорно-двигательного аппарата, блокируя нервную передачу и устраняя болевой симптом. Таким образом в некоторых случаях вовсе удается избежать хирургического вмешательства либо избавиться от неприятных ощущений после перенесенной операции на позвоночнике. Интервенционное лечение боли применяется также для диагностики, выяснения клинической картины, определения локализации источника болевого синдрома. Поэтому если вы долго лечитесь непонятно от чего, а врачи затрудняются поставить диагноз, то эти методики тоже могут помочь. К ним относятся диагностические-лечебные блокады (инъекции лекарственных препаратов), радиочастотная абляция (денервация), и другие малоинвазивные процедуры с использованием радиочастотного, а также рентгенологического оборудования нового поколения.
Как проходит интервенционное лечение боли?
После полноценного консультирования неврологом и выполнения МРТ-сканирования пациент попадает на сеанс интервенционного лечения. В условиях операционного зала с применением мобильной ангиографической установки выполняется под динамическим мониторингом жизненных функций введение лекарственных препаратов либо радиочастотная абляция в области проблемной зоны позвоночного столба. Пациент уходит в течении 2-х часов после завершения процедуры с достигнутым лечебным эффектом.
Как быстро проходит боль? Сколько длится эффект от лечения?
Болевая симптоматика исчезает в течении 2-х часов после процедуры диагностическо-лечебной блокады – эффект сохраняется до 4-6 месяцев. После выполнения процедуры радиочастотной абляции боль также исчезает в первые часы и стойкий эффект длится до 3-5 лет.
Можно сказать, что этот метод эффективнее остальных? Почему?
Данная технология эффективнее и быстрее достигает эффект чем «классическая» лекарственная терапия, поскольку болевой раздражитель устраняется точечно, что не достижимо с помощью системных препаратов.
Существуют пациенты, которым противопоказан такой метод избавления от боли в позвоночнике?
Ряд ситуаций с выраженной компрессией нервных структур – в частности некоторые формы онкологического процесса. Поэтому определения способов устранения болевого синдрома возможно только при наличии полноценной консультации врача. К числу противопоказаний так же относятся:
- гнойные и воспалительные поражения кожи в местах инъекции;
- острые инфекционные процессы;
- психические и поведенческие расстройства;
- беременность;
- декомпенсированный сахарный диабет.
Эфир программы «В чем вопрос?» https://vk.com/video-14002569_456240454