 20.06.2025
20.06.2025
В Клиниках СамГМУ впервые в регионе выполнили сложное ревизионное эндопротезирование коленного сустава с применением индивидуальных титановых аугментов
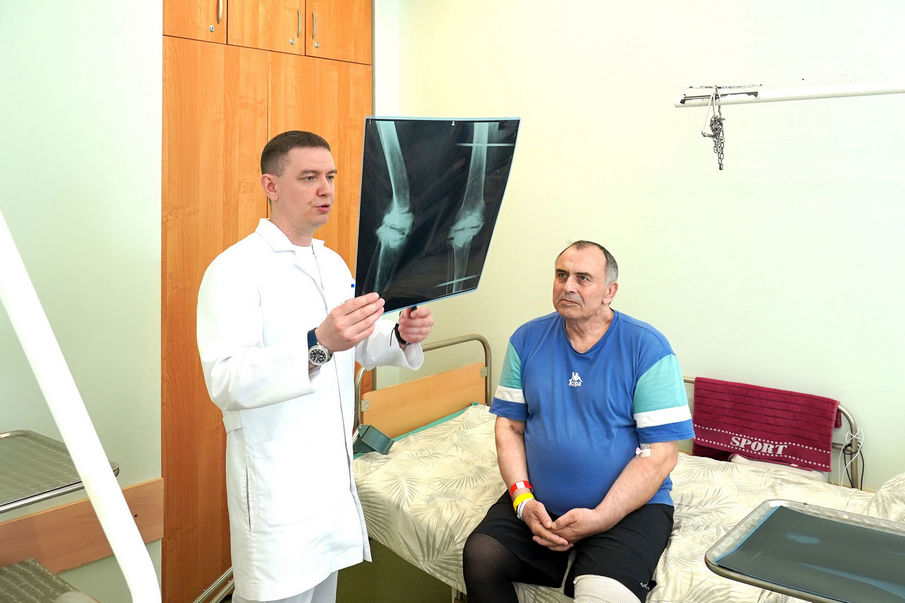
В Клиниках Самарского государственного медицинского университета Минздрава России (СамГМУ) впервые в регионе выполнили сложное ревизионное эндопротезирование коленного сустава с использованием персонифицированных титановых аугментов. Благодаря этому пациенту с обширными костными дефектами бедренной и большеберцовой костей удалось восстановить функцию коленного сустава и опороспособность конечности. Титановые аугменты были изготовлены по индивидуальным параметрам пациента в НИИ бионики и персонифицированной медицины СамГМУ.
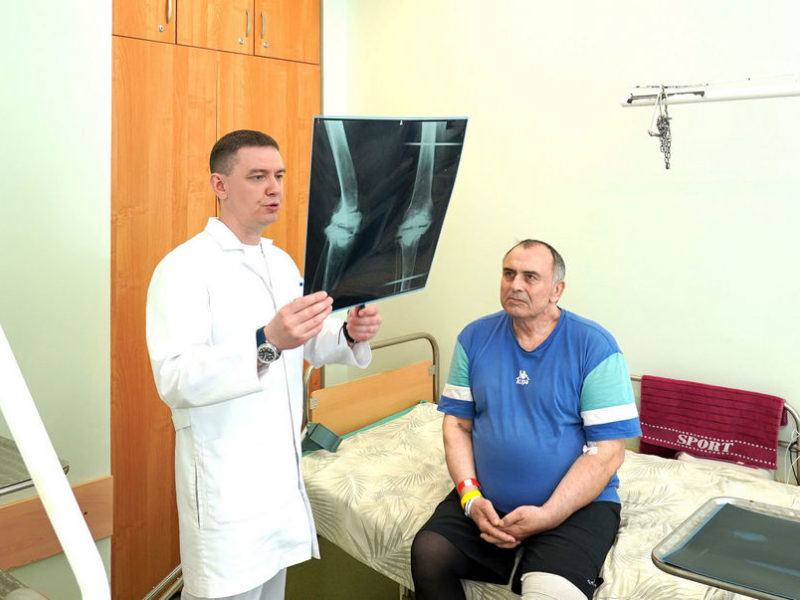
Пациенту Игорю 64 года, из них 45 лет он проработал учителем физкультуры в местной школе.
«Я — сельский учитель, поэтому были совершенно разные виды спорта: от лыж до баскетбола, — говорит Игорь. — Сначала начался небольшой дискомфорт, начал носить наколенник, потом пить обезболивающие, а когда уже стало тяжело ходить, пришлось идти „сдаваться“ врачам. И в 2011 году я обратился по поводу колена в Клиники СамГМУ к Дмитрию Сергеевичу Кудашеву. Было очень удивительно, что я приехал из сельской местности, а меня так радушно встретили».
Игорю поставили диагноз артроз и выполнили тотальное эндопротезирование коленного сустава. Следующие 12 лет его ничего не беспокоило, но в 2023 году мужчина снова пришел на прием — у него развилась перипротезная инфекция.
«В случае выявления у пациента хронической перипротезной инфекции мы реализуем принятый во всем мире протокол двухэтапного оперативного лечения, — говорит заведующий травматолого-ортопедическим отделением № 2 Клиник СамГМУ, д.м.н., главный внештатный специалист травматолог-ортопед Минздрава Самарской области Дмитрий Кудашев. — На первом этапе удаляем все компоненты эндопротеза, потому что именно на них формируется микробная биопленка. На место удалённого эндопротеза устанавливаем артикулирующий антибактериальный спейсер — временное устройство, которое конструктивно очень похоже на эндопротез, но части этого спейсера изготавливаются из костного цемента, в который мы при замешивании добавляем антибиотик. После имплантации спейсера происходит выделение антибактериального препарата в окружающие мягкие ткани и кость, и это приводит к купированию инфекции изнутри. Дополнительно пациенту назначается длительный курс системной антибиотикотерапии — сначала внутривенно, а после выписки — в таблетированной форме. Особенность нашего пациента в том, что у него есть лекарственная непереносимость ванкомицина — антибиотика, который является наиболее эффективным и часто применяемым при изготовлении спейсера. Поэтому при установке спейсера в 2023 году мы добавили в цемент два других антибиотика — амикацин и цефазолин».
Но через два месяца Игорь снова обратился в Клиники СамГМУ с рецидивом инфекции. Ему выполнили повторную операцию: старый спейсер поменяли на новый, также артикулирующий, но уже с другим антибиотиком.
«Для пациента это была уже третья операция, — говорит Дмитрий Кудашев. — На тот момент у него уже сформировался большой дефект костной ткани: с каждой операцией костные дефекты увеличиваются в объёме, так как неизбежно приходится удалять часть патологически изменённой кости, плюс сама инфекция приводит к рассасыванию костной ткани. С новым спейсером пациент проходил восемь месяцев, всё было хорошо, и мы готовились ко второму этапу — удалению спейсера и установке эндопротеза. Но у него снова произошёл рецидив инфекции. Думаю, что в подобной ситуации в большинстве клиник ему бы предложили удаление спейсера и выполнение артродезирования сустава, то есть его замыкание: при этой операции соединяют бедренную и большеберцовую кости, добиваются их сращения между собой. В результате нога остается без движений в суставе и, как правило, с выраженным укорочением. Это приводит к резкому снижению качества жизни пациента. Но мы решили, что будем бороться за функцию сустава. Во время четвертой операции убрали артикулирующий спейсер. Из-за больших костных дефектов фиксировать компоненты нового артикулирующего спейсера было физически не к чему, и мы поставили блоковидный спейсер, в который добавили другой антибиотик — фосфомицин. Через 10 месяцев после этой операции мы, наконец, добились купирования инфекции. Но перед нами встал новый серьёзный вопрос: что делать дальше?»
Перед врачами Центра ревизионного эндопротезирования суставов Клиник СамГМУ стоял выбор: убрать спейсер, выполнить артродез и оставить ногу с укорочением и без движений в суставе, или найти решение, которое помогло бы пациенту вернуться к обычной жизни. Этот вариант сопровождался крайне сложной проблемой — обширные дефекты костной ткани нельзя было заместить с помощью использования ревизионных эндопротезов. Тогда у врачей появилась идея заполнить недостающую часть кости аугментами, изготовленными в соответствии «отзеркаленной» анатомией здорового коленного сустава. Игорю сделали КТ правой ноги, на основе которой совместно с инженерами НИИ бионики и персонифицированной медицины СамГМУ была построена 3D-модель. После наложения трёхмерных моделей коленных суставов пациента друг на друга стали понятны объём и геометрия дефектов костной ткани на поражённой ноге.
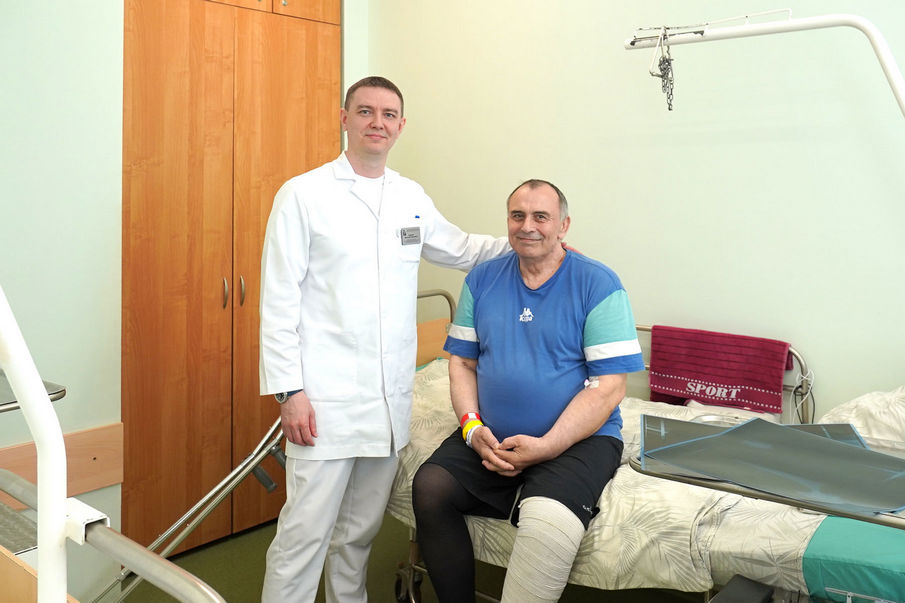
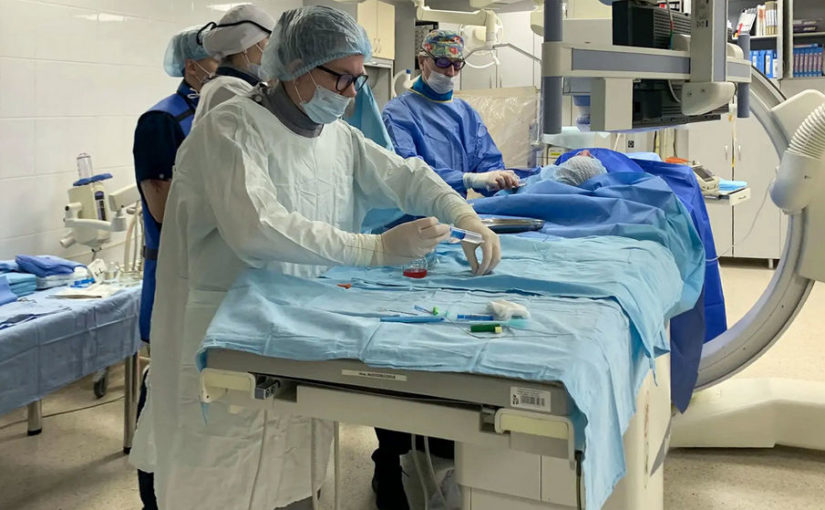
«После долгих обсуждений с Марией Юрьевной Сефединовой — врачом-хирургом клиники пропедевтической хирургии, мы приняли решение, что артродез коленного сустава точно не будет являться финалом многолетней борьбы с инфекцией у нашего пациента. Поэтому совместно с коллегами из НИИ бионики и персонифицированной медицины были спроектированы и изготовлены титановые аугменты для большеберцовой и бедренной кости, — говорит Дмитрий Кудашев. — Во время пятой операции мы удалили блоковидный спейсер, установили аугменты в области дефектов, а уже на аугменты установили компоненты ревизионного эндопротеза. При этом в цемент мы также добавили антибиотик: несмотря на то, что инфекция была купирована, у пациента сохраняются риски перипротезной инфекции. Операция была сложная, но все прошло успешно. Сейчас у пациента функционирующий сустав, опорная конечность и очень позитивный настрой на восстановление».
Дмитрий Кудашев подчеркнул, что для Самарского региона такой опыт был уникальным.
«Использование индивидуальных аугментов — это не что-то новое для ведущих специализированных федеральных центров страны. Но для нас это был первый опыт именно в отношении коленного сустава. Несмотря на то, что мы уже давно применяем персонифицированные 3D-компоненты при ревизионном эндопротезировании тазобедренного сустава, — к этой операции подготовка шла в течение нескольких месяцев», — говорит заведующий отделением.
Теперь пациенту предстоит реабилитация, после чего он сможет вернуться к обычной жизни.
«Очень скучаю по своим ученикам и по работе. А еще я — счастливый дед, у меня четыре внука. Труд проделан, конечно, феноменальный, низкий поклон врачам. Весь коллектив заряжал такой уверенностью, что даже не было мысли, что-то не получится», — говорит Игорь.
Источник: https://samsmu.ru/news/2025/2006/