 28.03.2025
28.03.2025
В Клиниках СамГМУ вернули к нормальной жизни пациента с редким сочетанием патологий
В Клиниках Самарского государственного медицинского университета Минздрава России к привычной жизни вернули пациента, у которого долгое время были боли и ограничение движений в плечевом суставе. Во время обследования у мужчины обнаружили редкое сочетание сразу двух патологий, которые врачам удалось устранить в два этапа, в том числе благодаря установке индивидуального эндопротеза производства СамГМУ.
Пациент Александр обратился в Клиники СамГМУ с болью в плечевом суставе и ограничением движений, которые возникли после травмы. Сначала мужчине назначили противовоспалительную терапию и физиопроцедуры, но они не давали эффекта. Так как у пациента преобладали симптомы воспалительного процесса, он проходил лечение сначала в отделении ревматологии, потом в отделении хирургии, где ему также проводили комплексное лечение, но и оно не помогло — его продолжали мучить боли и прогрессирующая контрактура. Тогда к консультации привлекли врачей травматолого-ортопедического отделения № 2 Клиник СамГМУ.
«Когда мы впервые увидели пациента, он уже выглядел уставшим от длительного и безуспешного лечения и, скажу откровенно, не был позитивно настроен, — говорит руководитель Центра ревизионного эндопротезирования суставов конечностей Клиник СамГМУ, заведующий травматолого-ортопедическим отделением № 2, главный внештатный специалист травматолог-ортопед Минздрава Самарской области, д.м.н. Дмитрий Кудашев. — По результатам проведенного обследования мы диагностировали аваскулярный остеонекроз головки плечевой кости, ассоциированный с септическим артритом этого же плечевого сустава. То есть, клиническая ситуация была достаточно сложная и не имеющая известного решения. С одной стороны, у пациента развивался некроз костной ткани головки плеча — это процесс, который локализуется в кости. С другой стороны, мы подтвердили наличие септического артрита плечевого сустава. Сочетание этих двух патологий является редким, однако в последнее время мы наблюдаем подобные случаи все чаще, особенно у пациентов после перенесенного ковида. Самое главное, что в отношении такого сочетанного поражения в настоящее время отсутствует общепринятая тактика лечения. Мы понимали, что на момент обращения пациента выполнять эндопротезирование было нельзя, потому что наличие септического процесса в области сустава являлось абсолютным противопоказанием к операции. После обсуждения этой клинической ситуации между врачами нашего отделения было принято решение о проведении двухэтапного оперативного лечения».
Первым этапом мужчине выполнили видеоартроскопию плечевого сустава. Операцию провел врач травматолог-ортопед травматолого-ортопедического отделения № 2, доцент Сергей Зуев-Ратников. В ходе хирургического вмешательства врачи зашли в сустав через небольшие проколы, удалили все патологически измененные мягкие ткани и рубцы, которые поддерживали воспалительный процесс или уже были его следствием, освободили головку плеча от всех спаек, чтобы увеличить объем движений в плечевом суставе. После этого в течение четырех месяцев пациент проходил реабилитационное лечение.
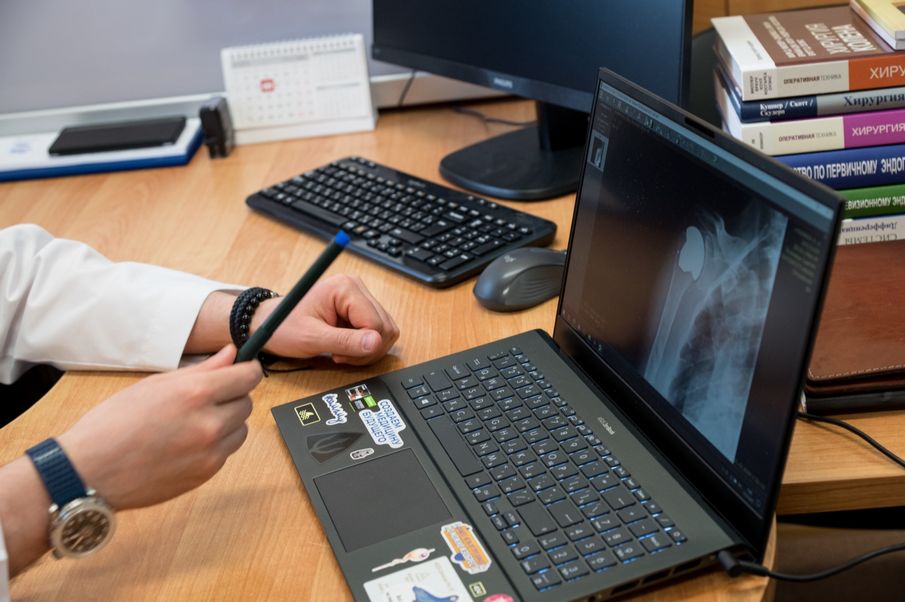
«На каком-то этапе пациенту даже показалось, что первой операции будет достаточно, — говорит Дмитрий Кудашев. — У него увеличился объем движений и значительно уменьшились боли. Но мы, как травматологи-ортопеды, прекрасно понимали, что патологические изменения в головке плечевой кости как были, так и остались. Более того, на контрольных рентгенограммах и компьютерных томограммах мы наблюдали продолжающийся процесс деформации и разрушения головки плеча. Поэтому после очередного обсуждения с пациентом было принято решение выполнить ему эндопротезирование с применением индивидуального безножкового керамического эндопротеза плечевого сустава. Это уникальная разработка нашего университета и подобные операции в регионе выполняют только в Клиниках СамГМУ. Такие эндопротезы проектируются и изготавливаются в НИИ бионики и персонифицированной медицины СамГМУ непосредственно для конкретного пациента. Второй важный момент — в отличие от тотального эндопротезирования, безножковое эндопротезирование позволяет сохранить практически половину объема головки плечевой кости. Ключевым при этом является то, что мы сохраняем области прикрепления мышц, связок и капсулы сустава. Тем самым, заменяя пораженную часть головки плечевой кости, функционально мы практически не травмируем сам сустав».
Эндопротез спроектировали и изготовили совместно с НИИ бионики и персонифицированной медицины СамГМУ. В декабре пациента прооперировали, сейчас он вернулся к обычному образу жизни.
«Такое сложное многоэтапное лечение позволило в этой нетривиальной клинической ситуации достичь очень хорошего результата, — говорит Дмитрий Кудашев. — Необходимо подчеркнуть, что в нашем отделении, с одной стороны, есть разработанные и запатентованные способы лечения пациентов с асептическим остеонекрозом. С другой стороны, мы глубоко погружены в тему септической остеологии и артрологии, так как в одной команде со специалистами хирургического отделения № 2 Клиники пропедевтической хирургии занимаемся оперативным лечением пациентов с инфекционными поражениями костей и суставов. И, несомненный плюс в том, что в СамГМУ есть возможность изготовить для каждого пациента индивидуальный эндопротез. Благодаря сочетанию всех этих факторов мы проводим полный цикл диагностики и лечения этой крайне сложно группы пациентов здесь — в стенах Клиник СамГМУ».
Пациент Александр рассказал, что благодаря лечению вновь ощутил себя полноценным человеком.
«Я могу поднимать руку, бриться, есть вилкой и ножом, вы не поверите, какое это счастье — получить радость движения, — говорит Александр. — В течение более полутора лет я был практически обездвижен на правую руку. А неделю назад я даже катался на беговых лыжах. Врачи совершили чудо, но, чтобы развить это чудо, каждому нужно заниматься собой после таких операций и выполнять все предписанные упражнения. Это тяжело, но необходимо, если ты хочешь опять войти в строй и чувствовать себя полноценным человеком. Для меня это очень важно, я играю в футбол, занимаюсь плаванием и теннисом, катаюсь на беговых и горных лыжах. Конечно, положительный настрой, который дали врачи сыграл свою роль. Каждый сотрудник здесь очень заинтересован в тебе, каждый „болеет“ за тебя, интересуется твоим самочувствием. Я очень благодарен этим людям за то, что они помогли снова стать тем, кем я был».
Источник: https://samsmu.ru/news/2025/2803/