Современные методы лечения
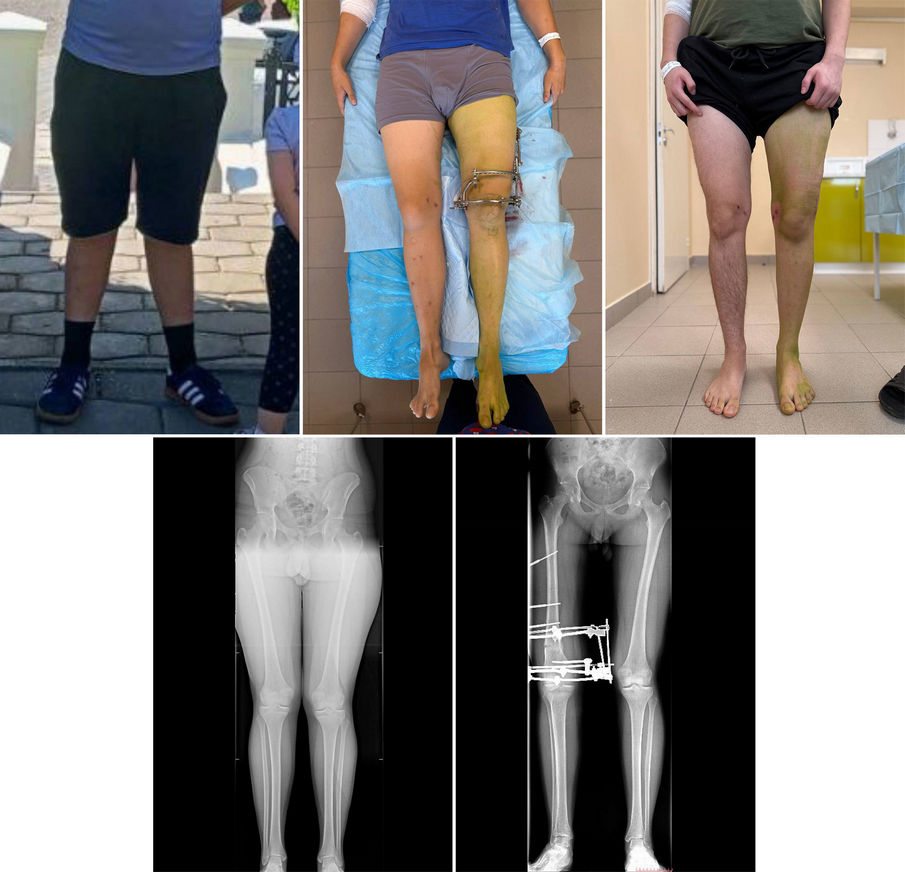
В Клиниках Самарского государственного медицинского университета Минздрава России (СамГМУ) подростку исправили вальгусную деформацию нижних конечностей. У мальчика была Х-образная деформация ног, из-за […]
В Клиниках Самарского государственного медицинского университета Минздрава России (СамГМУ) подростку исправили вальгусную деформацию нижних конечностей. У мальчика была Х-образная деформация ног, из-за которой он плохо переносил физические нагрузки. Коррекцию выполняли в два этапа врачи детского травматолого-ортопедического отделения Клиник СамГМУ.
Впервые пациент обратился в Клиники СамГМУ в возрасте 16 лет. Мальчик начал заниматься спортом и у него появились боли в коленных суставах после физических нагрузок. Также его беспокоили эстетические проблемы.
«Этот случай показателен тем, что мы выбрали не единомоментную коррекцию деформации, а корректировали каждую ногу по очереди, — говорит врач — травматолог-ортопед детского травматолого-ортопедического отделения Клиник СамГМУ Никита Лихолатов. — Деформация была асимметричная, необходимо было нарастить длину конечности. Сначала мы прооперировали и скорректировали ногу, которая была менее деформирована, дождались сращения костных фрагментов, выждали время, чтобы пациент реабилитировался. И уже затем, взяв ее за эталон, мы скорректировали вторую ногу. Результат полностью удовлетворил и пациента, и нас».
В начале декабря врачи сняли аппарат внешней фиксации, сейчас мальчик активно реабилитируется и чувствует себя хорошо. Без лечения в дальнейшем у него мог бы развиться артроз коленного сустава.
«Пока ребенок растет, нужно обращать внимание на форму его ног, — говорит Никита Лихолатов. — Есть определенные возрастные нормативы, как должны выглядеть ноги в том или ином возрасте. И если родители видят какие-то отклонения, нужно обратиться к врачу и наблюдать в течение года: если деформация усиливается, то откладывать лечение на время, когда завершится рост, нецелесообразно. Мы можем скорректировать деформацию на фоне естественного роста менее инвазивными и тяжелыми оперативными вмешательствами. Как только ребенок прекратил расти, деформация становится достаточно выраженной и приходится выполнять остеотомию и устранение деформации с длительным восстановительным периодом».
Источник: https://samsmu.ru/news/2026/0602/

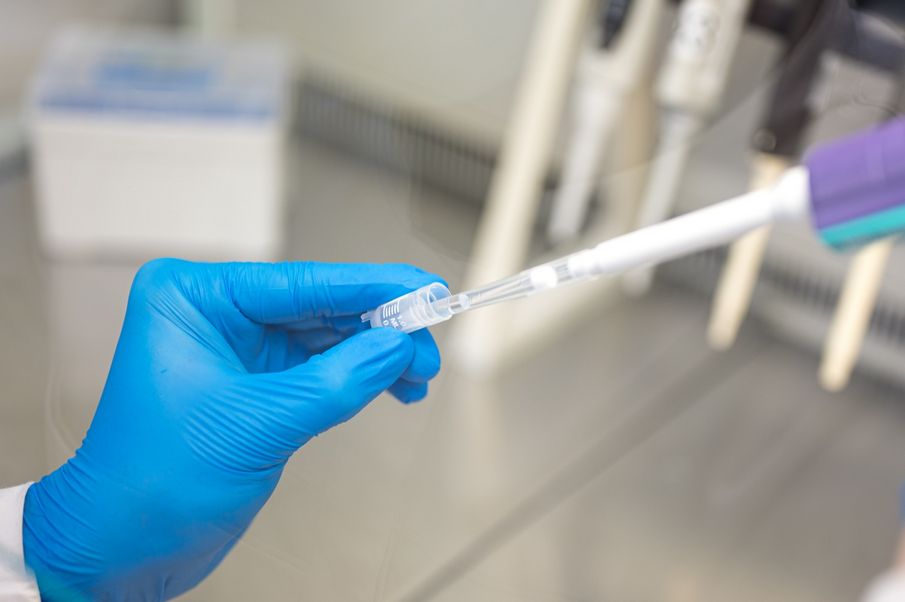
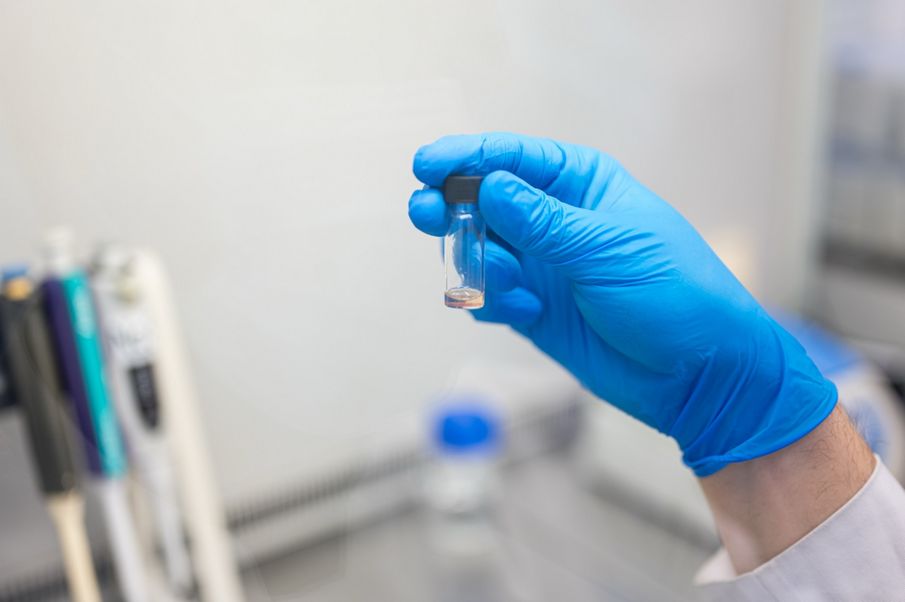
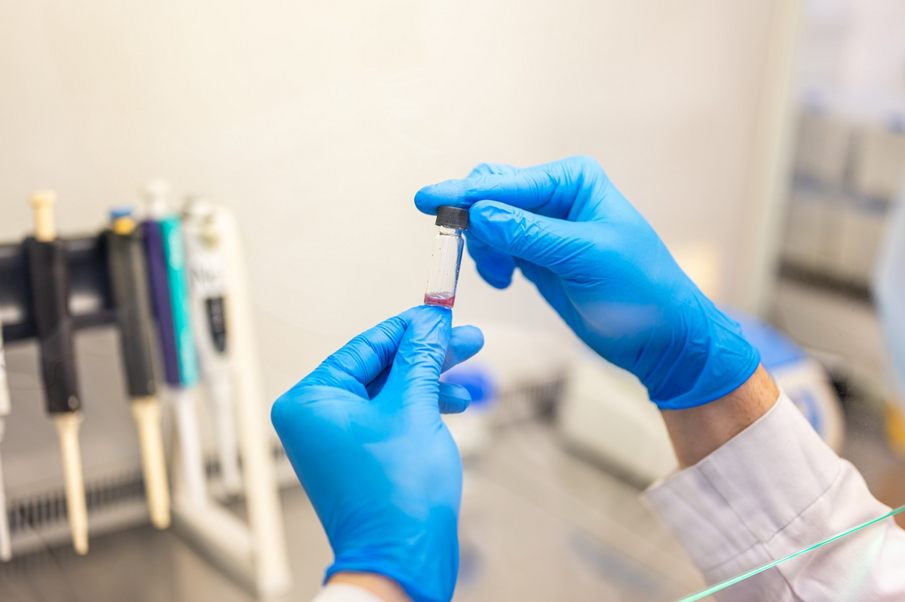
В Самарском государственном медицинском университете Минздрава России (СамГМУ) разработали тест-систему, которая позволяет быстро выявлять перипротезную инфекцию. Это одно из наиболее тяжелых осложнений, […]
В Самарском государственном медицинском университете Минздрава России (СамГМУ) разработали тест-систему, которая позволяет быстро выявлять перипротезную инфекцию. Это одно из наиболее тяжелых осложнений, которое может развиться после эндопротезирования сустава. Разработка ученых СамГМУ значительно дешевле и доступнее по сравнению с импортными аналогами. На данный момент получены опытные образцы тест-системы. Работы выполнялись в Научно-образовательном профессиональном центре генетических и лабораторных технологий (НОПЦ ГЛТ) СамГМУ в рамках государственного задания Минздрава России.
Как рассказал врач-медицинский микробиолог, заведующий лабораторией молекулярной патологии НОПЦ ГЛТ СамГМУ Андрей Козлов, обычное микробиологическое исследование может занимать до 14 дней. Разработка СамГМУ позволяет выявить инфекцию за 2–3 минуты. Тест-система представляет собой стеклянную виалу, в которой находится смесь химических реагентов.
«При подозрении на бактериальную инфекцию врач-травматолог-ортопед проводит пункцию сустава и берет у пациента синовиальную жидкость, затем помещает ее в стеклянную виалу, — говорит Андрей Козлов. — Если у пациента действительно есть бактериальная инфекция, в синовиальной жидкости содержится большое количество лейкоцитов и их ферментов. Эти ферменты начинают взаимодействовать с реактивами и синовиальная жидкость изменяет свой цвет. Нашей первой задачей было использовать для тест-системы доступные и недорогие компоненты, второй — разработать именно экспресс-диагностику, чтобы уже через 2–3 минуты врач мог сделать вывод о наличии инфекции».
Подбором и синтезом реагентов занималась команда химиков НОПЦ ГЛТ СамГМУ во главе с руководителем лаборатории новых медицинских материалов и технологий Андреем Соколовым, консультативную поддержку оказывало травматолого-ортопедическое отделение № 2 Клиник СамГМУ под руководством Дмитрия Кудашева. Клинические испытания тест-системы на 100 образцах биоматериала, полученного от пациентов, провели на базе партнера вуза — НМИЦ травматологии и ортопедии им. Р. Р. Вредена Минздрава России (Санкт-Петербург). Опытные образцы изготовил индустриальный партнер СамГМУ — Государственный научный центр дерматовенерологии и косметологии (Москва). Готовый продукт планируется получить в конце 2026-начале 2027 года.



Источник: https://samsmu.ru/news/2026/2601/
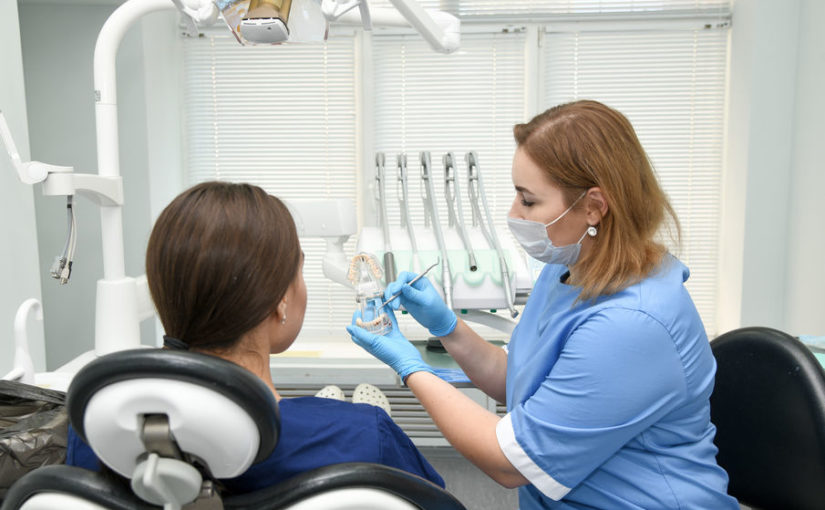
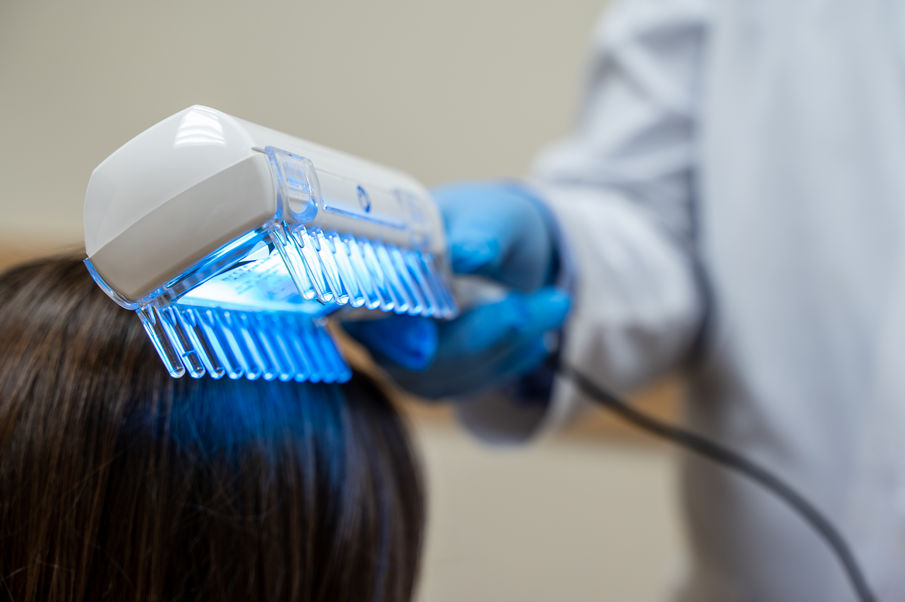
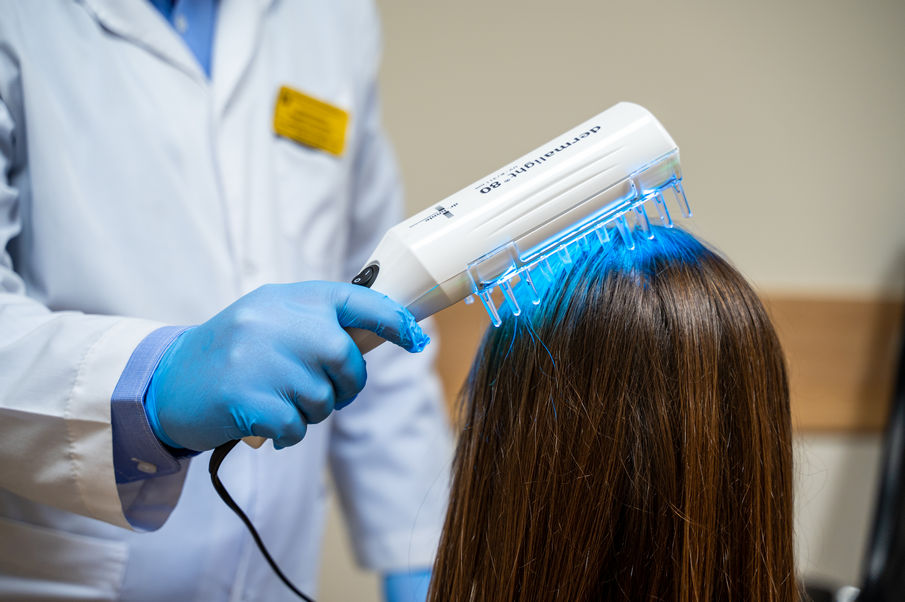
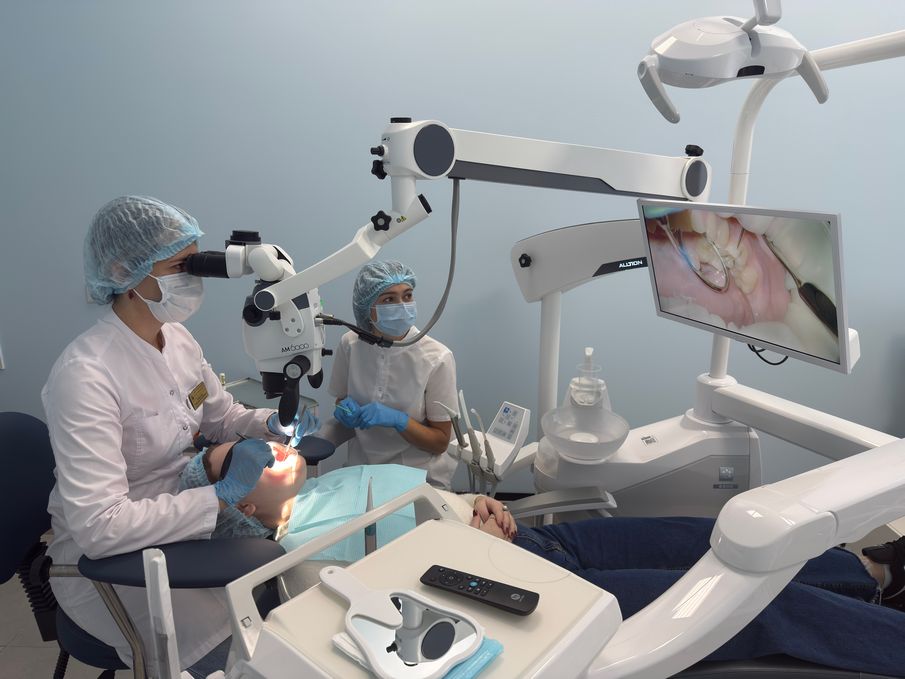
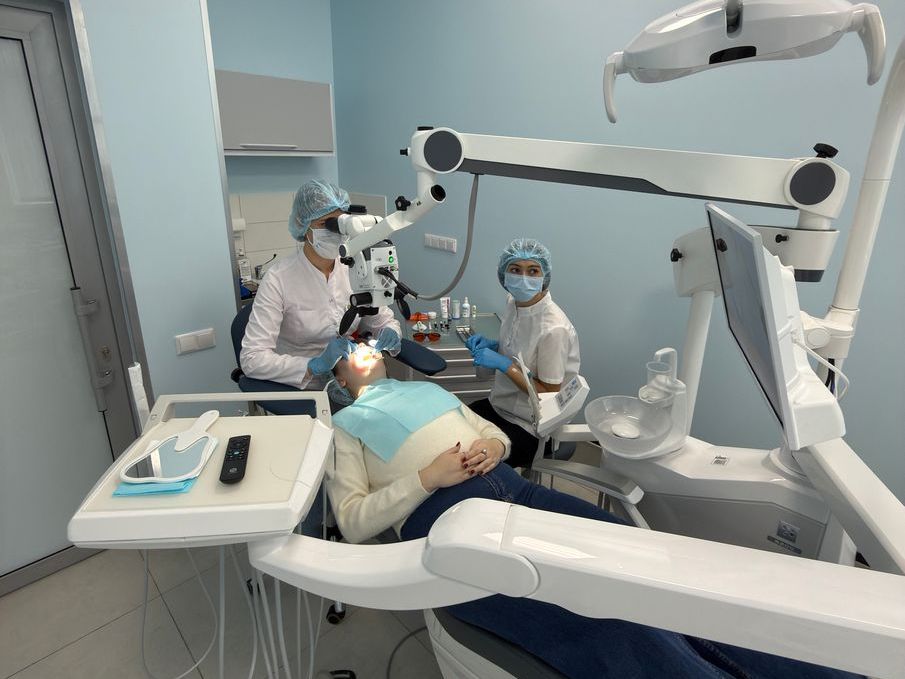
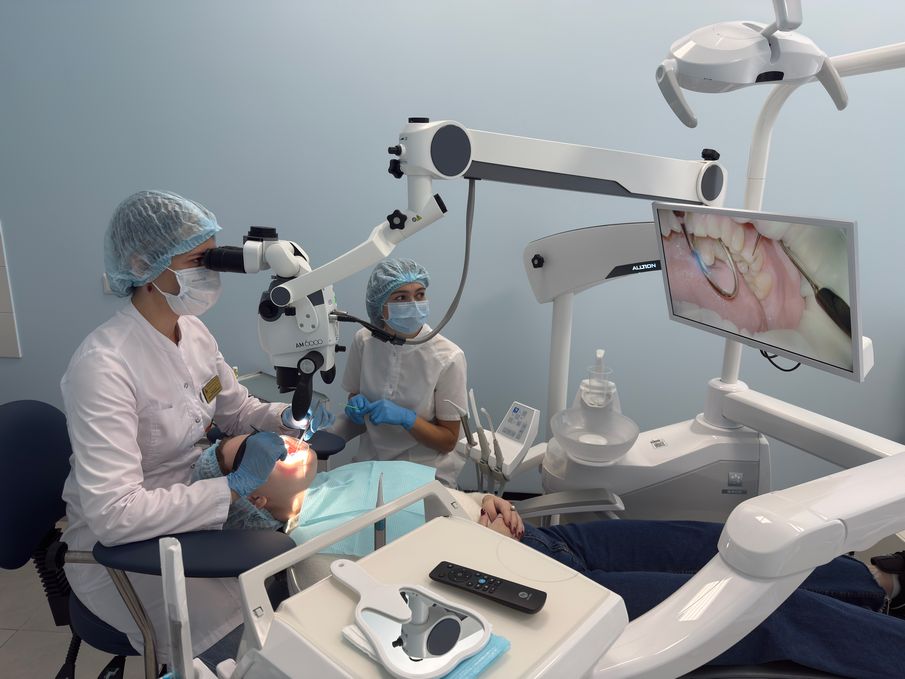
Пародонтология — это раздел стоматологии, который занимается диагностикой, лечением и профилактикой заболеваний десен и окружающих тканей. Основной причиной таких заболеваний […]
Пародонтология — это раздел стоматологии, который занимается диагностикой, лечением и профилактикой заболеваний десен и окружающих тканей.
Основной причиной таких заболеваний является зубной налет, содержащий патогенные бактерии. На ранних стадиях это приводит к гингивиту — воспалению десен, которое сопровождается кровоточивостью и неприятным запахом изо рта.
Если гингивит не лечить, он может перерасти в пародонтит — более серьезное воспаление, при котором образуются карманы между деснами и зубами. Это состояние увеличивает риск интоксикации организма и даже потери зубов.
Признаки заболеваний пародонта:
- боль в области десен;
- отечность, покраснение или повышенная чувствительность десен;
- кровотечение при чистке зубов или во время еды;
- неприятный запах изо рта.
Методы лечения заболеваний пародонта:
- инструментальная чистка;
- медикаментозное лечение;
- инъекционная терапия;
- лечение с помощью диодного лазера;
- фотодинамическая терапия.
Отсутствие своевременного лечения может привести к воспалению глубоких тканей пародонта, разрушению костной ткани и, в конечном итоге, к потере зубов. Поэтому важно регулярно посещать стоматолога и не откладывать визит при первых признаках заболевания.


Клиники СамГМУ: профессионализм и комплексный подход
Отделение терапевтической стоматологии Клиник СамГМУ— это не только современно оснащенная стоматологическая клиника, но и учебная площадка. Здесь находится кафедра терапевтической стоматологии, где студентов обучают передовым методам лечения, которые они затем применяют на практике.
В отделении терапевтической стоматологии Клиник СамГМУ в Самаре ведут прием квалифицированные специалисты различных стоматологических профилей, в том числе и по профилю пародонтология.
В клинической практике применяется комплексный стоматологический подход, что означает сотрудничество группы специалистов разных стоматологических профилей в каждом конкретном случае лечения: терапевтов, хирургов, ортопедов и ортодонтов. Каждый специалист в рамках своей области знаний обеспечивает полную диагностику и грамотный выбор оптимального плана лечения. Прием по профилю пародонтология в Клиниках СамГМУ в Самаре ведут врачи-стоматологи Свечникова М. В. и Костионова-Овод И. А.
Записаться на прием можно по полису ОМС, ДМС или на платной основе. Перед визитом необходимо сделать панорамный снимок зубов (ОПТГ) (подойдет снимок, выполненный не ранее чем за 6 месяцев до визита к врачу).
Для записи звоните по телефону: 8 (846) 374-91-05.
Отделение Клиники терапевтической стоматологии Клиник СамГМУ находится по адресу: г. Самара, ул. Гагарина, 18а.
В Клиниках Самарского государственного медицинского университета Минздрава России (СамГМУ) открылся Центр эстетической ортопедии. Здесь выполняют устранение видимых дефектов, которые не вызывают серьезных […]
В Клиниках Самарского государственного медицинского университета Минздрава России (СамГМУ) открылся Центр эстетической ортопедии. Здесь выполняют устранение видимых дефектов, которые не вызывают серьезных функциональных проблем для качества жизни, но доставляют психологический и эстетический дискомфорт.
Эстетическая ортопедия ставит перед собой две цели. Первая — функциональное восстановление нормальных анатомических взаимоотношений между суставами и сегментами конечностей. Вторая — эстетическое восстановление, чтобы конечность выглядела максимально естественно и привлекательно. Помощь в центре оказывают не только детям и подросткам в период роста, но и взрослым, которые хотели бы исправить различные деформации.
«Основная задача центра — оказание помощи пациентам, которые испытывают эстетический дискомфорт от формы своих нижних конечностей или от дефицита роста, — рассказал куратор центра, врач детского травматолого-ортопедического отделения Клиник СамГМУ Никита Лихолатов. — Мы можем исправить варусную деформацию нижних конечностей, вальгусную деформцию нижних конечностей, выполнить удлинение ног. Упор делается на эстетику, потому что это люди не с патологиями, а с условными состояниями, которые считаются вариантом ортопедической нормы, но не устраивают самого пациента. По сути это хирургическая помощь с пластической направленностью».
Чтобы определить показания к хирургическому лечению и составить его план, необходима очная консультация травматолога-ортопеда. Врач произведет измерения длины сегментов конечности, проведет необходимые тесты и назначит диагностические исследования. По результатам данных будет определена схема лечения.
Подробную информацию о центре можно узнать на сайте.


Источник: https://samsmu.ru/news/2025/1112/
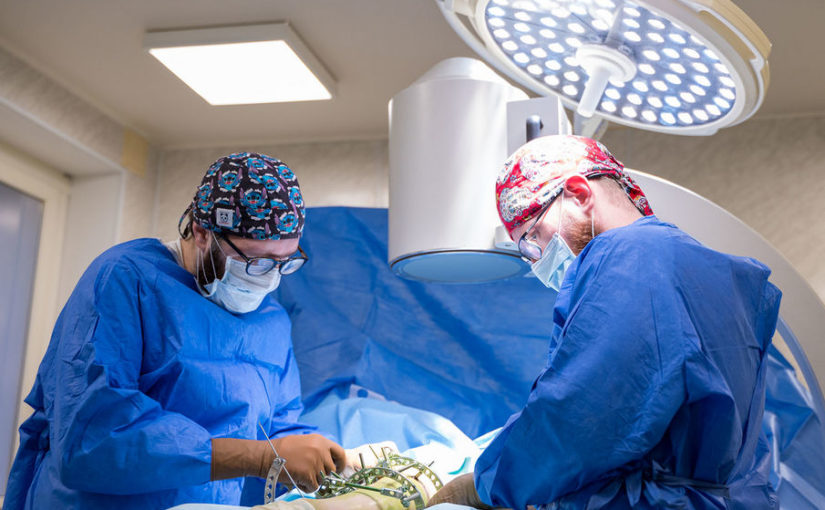
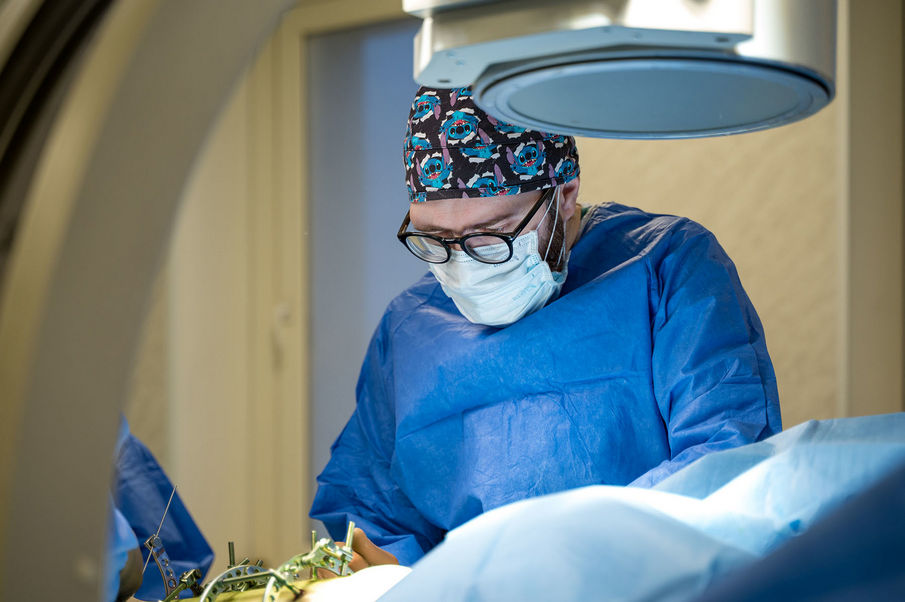
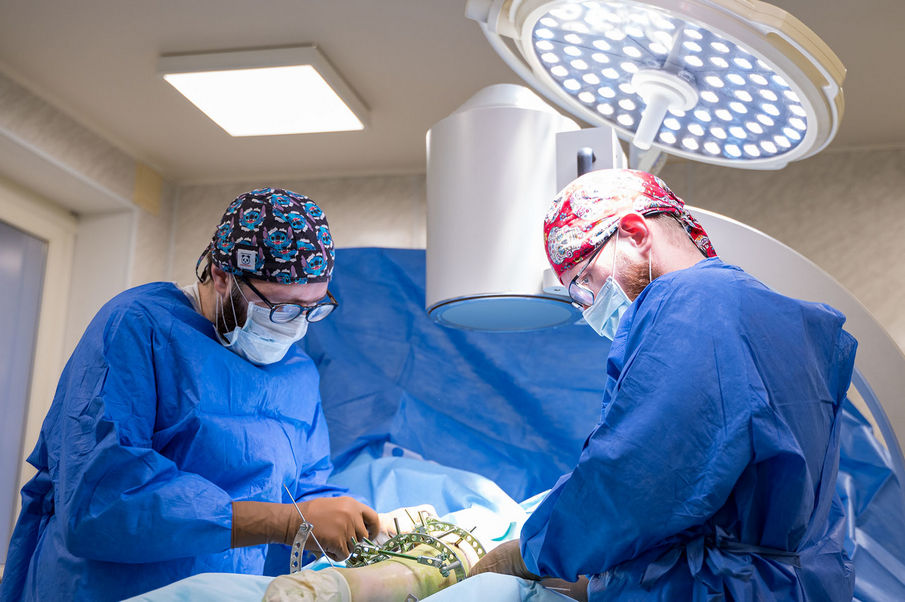
В Клиниках Самарского государственного медицинского университета Минздрава России (СамГМУ) впервые в регионе применили новую технологию для сокращения срока лечения пациентке […]
В Клиниках Самарского государственного медицинского университета Минздрава России (СамГМУ) впервые в регионе применили новую технологию для сокращения срока лечения пациентке с укорочением ноги в аппарате внешней фиксации благодаря переходу на внутреннюю фиксацию. Врачи установили титановый штифт внутрь кости голени 17-летней девочке с экзостозной болезнью. Новая методика позволит ей намного быстрее вернуться к обычной жизни.
При экзостозной болезни на костях в области ростковых зон в большом количестве образуются костные шишки. В результате сила роста идет не вдоль кости, а вдоль и поперек. Из-за этого пациенты с такой болезнью, как правило, невысокого роста и у них развиваются различные деформации.
«Это генетическое заболевание, у которого бывают единичные формы, когда наросты встречаются в какой-то одной зоне, а бывают множественные, генерализованные формы, — рассказал врач-травматолог-ортопед детского травматолого-ортопедического отделения Клиник СамГМУ Никита Лихолатов. — У девочки генерализованная форма и костные наросты у нее по всему скелету. Мы уже неоднократно оперировали ее по поводу этих образований, потому что они где-то доставляют дискомфорт, а где-то формируют деформации».
На фоне болезни у Милады Кочергиной сформировалось укорочение голени на 3 см.
«Чтобы удлинить голень, ранее мы установили девочке аппарат Илизарова, — пояснил заведующий детским травматолого-ортопедическим отделением Клиник СамГМУ Андрей Шмельков. — Это очень хорошая методика, но у нее есть единственный минус — дискомфорт для пациента. С аппаратом нужно находиться долгое время — чтобы удлинить конечность на 3 см, требуется 30 дней. В это время в кости формируется регенерат, который должен набрать силу, чтобы можно было наступать на ногу. Он может формироваться от 1 до 2 месяцев, то есть, пациент находится в аппарате в среднем 2,5–3 месяца. Все это время за аппаратом нужно ухаживать, нельзя полноценно наступать на ногу, какое-то время приходится использовать костыли».
Чтобы сократить время, которое пациент проведет в аппарате Илизарова, врачи применили новую методику. Когда регенерат уже вырос, но еще не окреп, и удлинение ноги было завершено, пациентке сняли аппарат Илизарова и одновременно установили внутрь кости штифт, который фиксирует регенерат в нужном положении.
«Когда мы исправили укорочение конечности в аппарате внешней фиксации, перед нами встал вопрос, каким образом мы можем сократить время нахождения в аппарате, чтобы сделать лечение более комфортным, — говорит Никита Лихолатов. — Поэтому мы решили ввести в нашу практику новое оперативное вмешательство. Если мы просто снимем аппарат, только что сформированная костная ткань не выдержит нагрузки. Установка штифта позволит ходить с полной нагрузкой на ногу без костылей уже в ближайшее время».
Таким образом, благодаря новой методике реабилитация пройдет намного быстрее без дискомфорта для пациента.
«Первым делом хочу нормально погулять и поспать без аппарата, а потом заняться плаванием, чтобы заоднополностью восстановиться. Спасибо большое врачам, что я наконец-то буду здоровой», — говорит Милада Кочергина.


Источник: https://samsmu.ru/news/2025/2111/
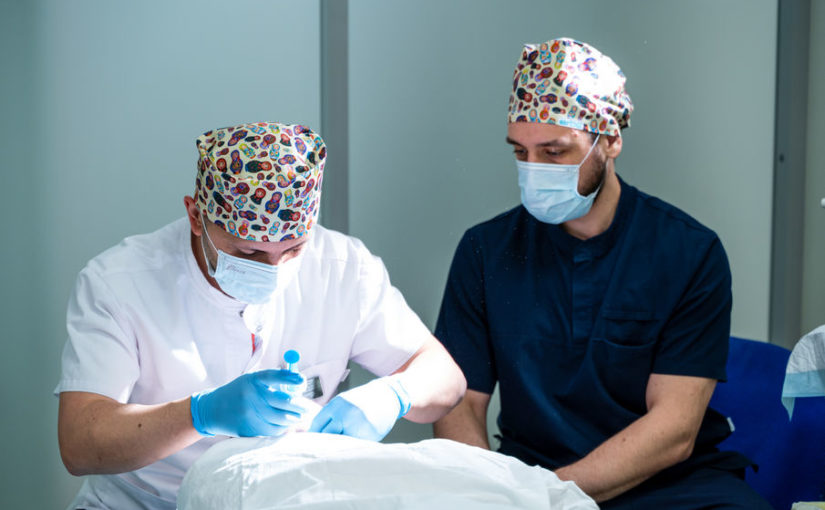
FUE (Follicular Unit Extraction) — это современный инвазивный метод пересадки собственных волос пациента с минимальным повреждением дермы, который на сегодняшний […]
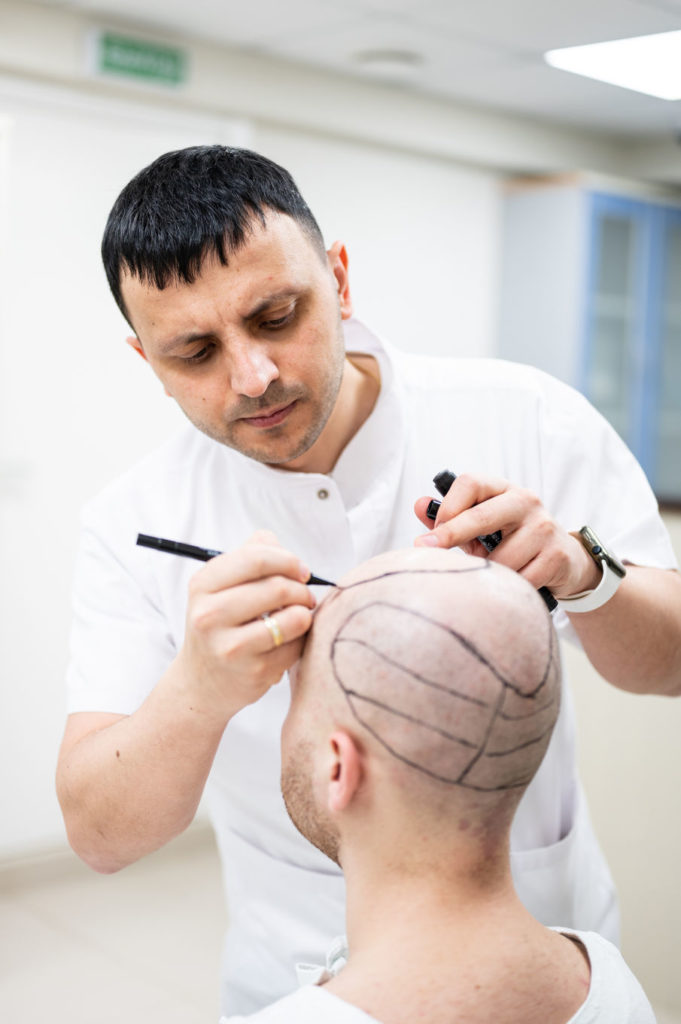
FUE (Follicular Unit Extraction) — это современный инвазивный метод пересадки собственных волос пациента с минимальным повреждением дермы, который на сегодняшний день является самым популярным и технологичным в мире. Теперь трансплантация волос головы методом FUE выполняется в Самаре в Клиниках СамГМУ.
Суть метода заключается в извлечении отдельных фолликулярных единиц из донорской зоны (обычно затылка) поштучно с последующим имплантированием их в реципиентные области (зоны облысения). С помощью специального инструмента врач извлекает каждый фолликул индивидуально, не делая сплошных разрезов.
Как проходит процедура FUE?
Шаг 1. Подготовка и анестезия
Определяются и намечаются донорская и реципиентная области.
Кожа головы обезболивается с помощью местной анестезии. Процедура проходит безболезненно.
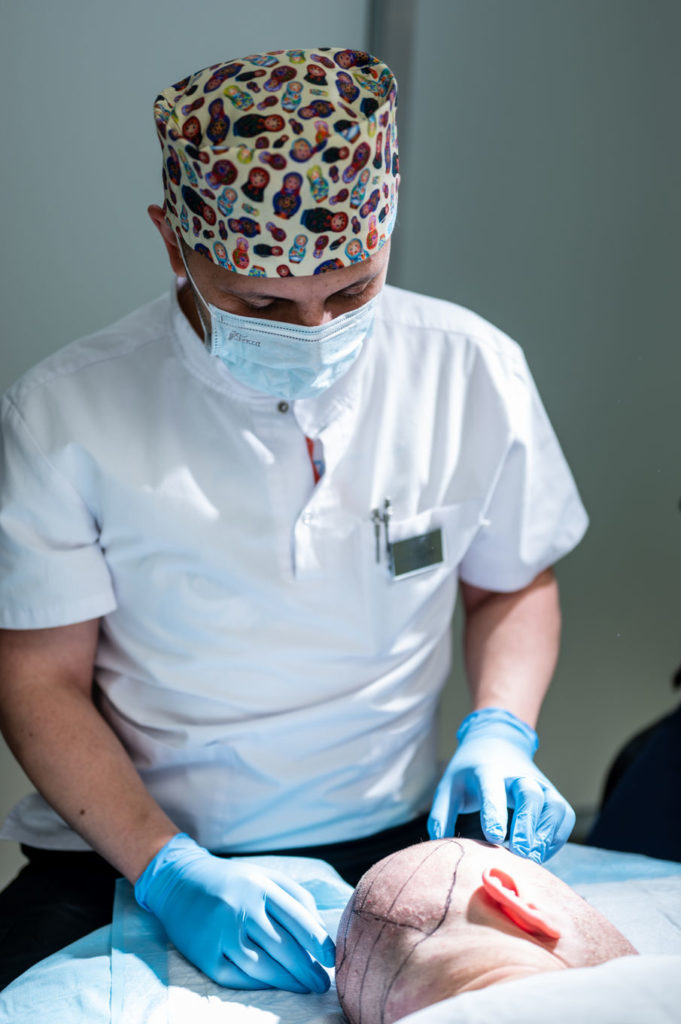
Шаг 2. Извлечение графтов (экстракция)
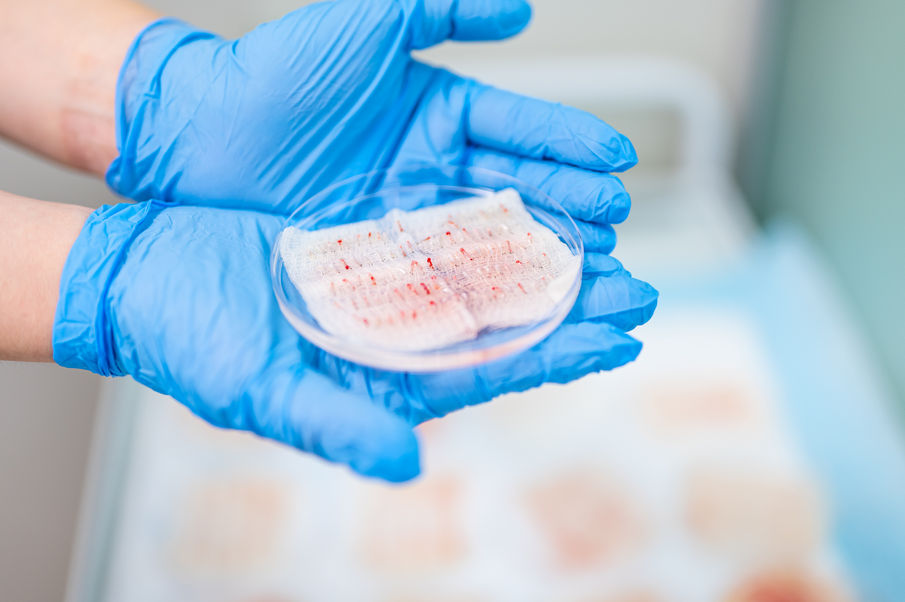
С помощью микропанча (специального инструмента) врач аккуратно извлекает из донорской зоны натуральные группы фолликулов (1, 2, 3 или 4 волоса в каждом). Эти группы и называются «фолликулярными единицами» или «графтами». Забор графтов делается с учетом естественного угла наклона волос, чтобы минимизировать травматизм процедуры и не повредить соседние фолликулы.
Извлеченные графты сортируются под микроскопом по количеству волос в каждом. На время процедуры их помещают в специальный питательный раствор для сохранения жизнеспособности.
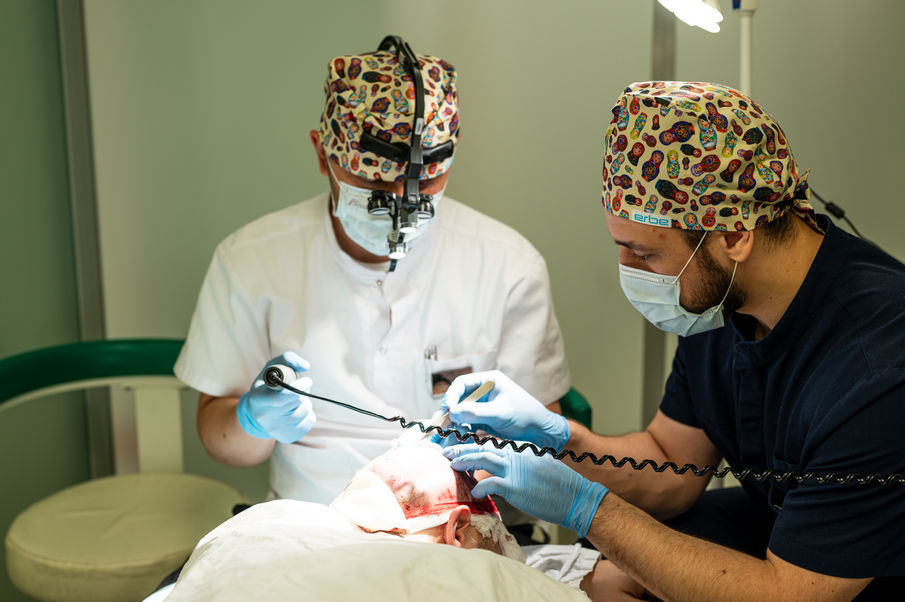
Шаг 3. Подготовка реципиентной зоны
В зоне, куда будут пересажены волосы (например, лысеющая макушка или линия роста волос), делаются микроскопические разрезы (надрезы). Каждый разрез делается под определенным углом и направлением, чтобы будущие волосы росли естественно и сливались с остальной шевелюрой.
Шаг 4. Имплантация (пересадка)
С помощью имплантеров (специальных пинцетов) врач помещает подготовленные графты в сделанные разрезы. Это самый кропотливый и важный этап, от которого зависит конечная эстетика результата.
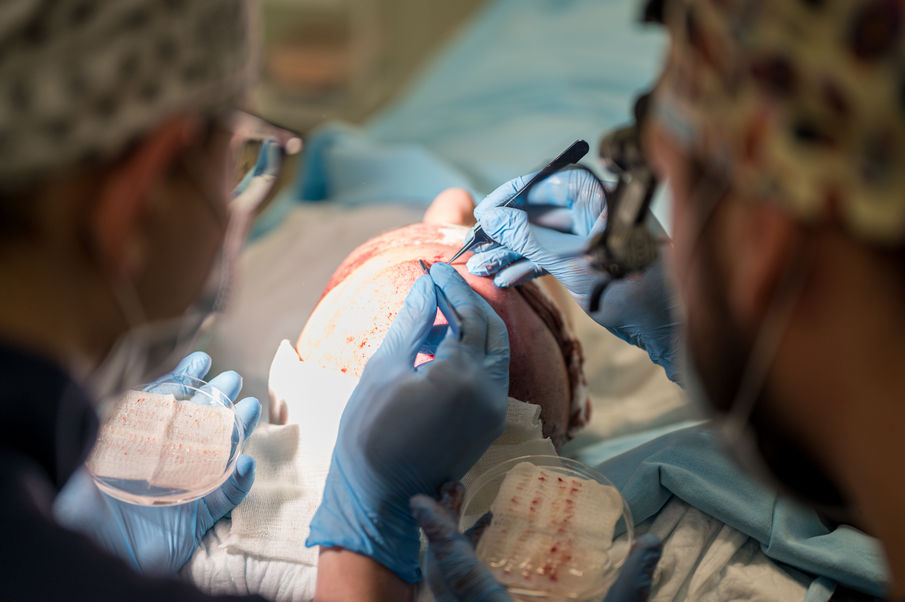
Ключевые преимущества метода FUE
Отсутствие линейного рубца. В отличие от других методов, при использованиии FUE в донорской области не вырезается лоскут кожи. При поштучном извлечении фолликулярных единиц на их месте остаются лишь точечные, почти незаметные рубчики, которые легко скрываются даже короткой стрижкой.
Меньшая инвазивность и более быстрое восстановление. Поскольку после процедуры нет большой раневой поверхности, заживление происходит быстрее, а послеоперационный дискомфорт минимален.
Естественный результат. При правильном выполнении пересаженные волосы выглядят абсолютно естественно.
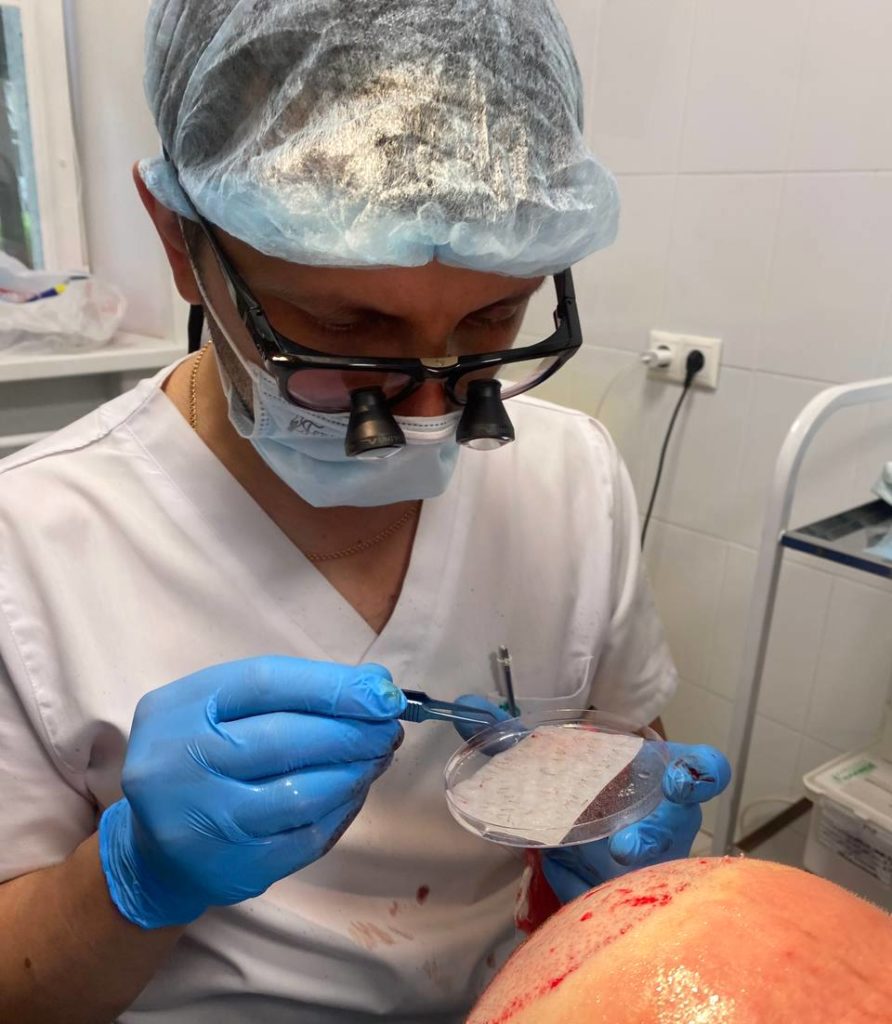
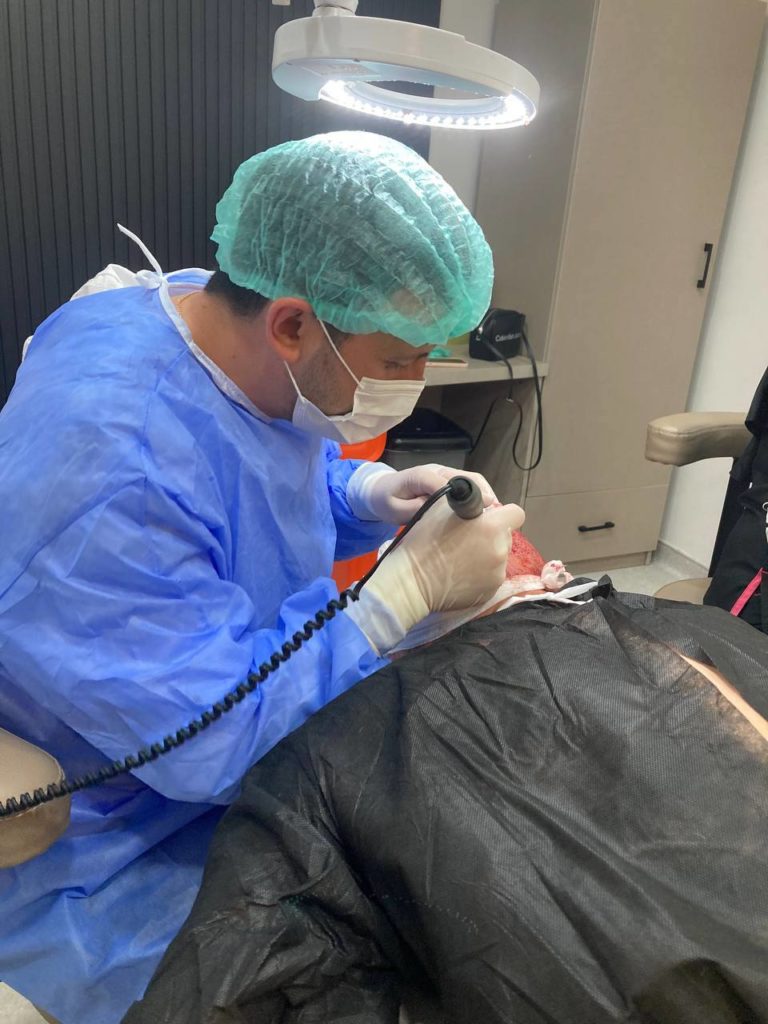
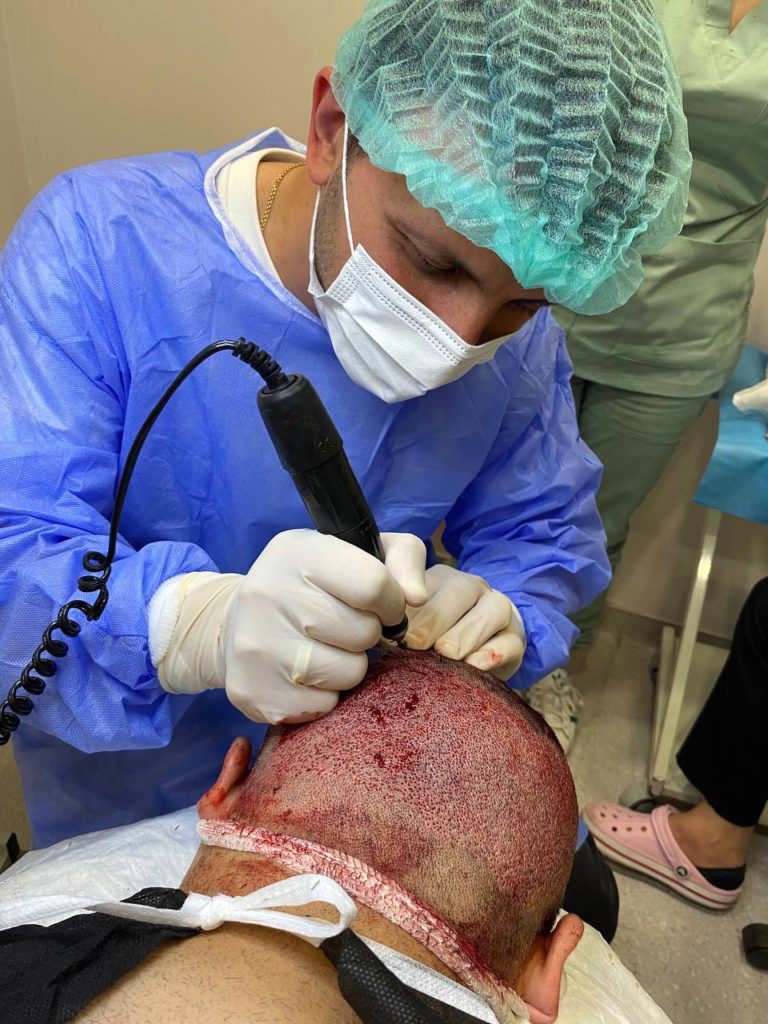
Кому подходит метод трансплантации волос FUE?
- Пациентам с андрогенетической алопецией (наследственное облысение) I-IV стадий по Норвуду.
- Тем, кто хочет восстановить естественную линию роста волос или увеличить густоту в зоне макушки головы.
- Из-за отсутствия линейного рубца в результате применения метода FUE возможно будет носить даже самые короткие стрижки.
- Для коррекции бровей, бороды, усов и рубцов после операций.
Современные вариации FUE
Метод FUE постоянно развивается, появляются его версии, которые часто используют в названиях и информационных материалах:
- DHI (Direct Hair Implantation). Техника, при которой извлечение и имплантация происходят одновременно с помощью специального инструмента — чойса (implanter pen), что позволяет делать меньше разрезов заранее.
- Sapphire FUE. Особенность заключется в том, что разрезы в зоне пересадки делаются не стальными, а ультратонкими сапфировыми лезвиями, что теоретически обеспечивает более быстрое заживление.
На что следует обратить внимание перед процедурой FUE?
Процедура трансплантации требует от врача и команды высокой концентрации и мастерства, так как работа ведется с каждым фолликулом в отдельности. Длительность процедуры может варьироваться от 10-12 часов до целого дня (при пересадке большого количества графтов (3000-5000)).
Через 2-4 недели после операции пациент будет наблюдать «шоковую потерю» волос, т.е. вновь пересаженные волосы будут выпадать. Это нормальный процесс. Новые волосы начинают расти через 3-4 месяца.
Пациенту важно осознавать, что результат процедуры напрямую зависит от количества и качества волос в донорской зоне. Если донорский запас скудный, пересадить большое количество волос у врача не будет возможности.
Таким образом, FUE — это щадящий, эффективный и современный метод пересадки волос, который позволяет добиться максимально естественного результата без линейного шрама. Главный принцип — точечное извлечение и пересадка фолликулов, что делает восстановление быстрым и комфортным для пациента.
| Код услуги | Наименование услуги | Стоимость |
| A16.01.025.9401.01W | Трансплантация волос головы (1500-2000 графтов) | 150 000,00 ₽ |
| A16.01.025.9401.02W | Трансплантация волос головы (2000-3000 графтов) | 180 000,00 ₽ |
| A16.01.025.9401.03W | Трансплантация волос головы (3000-4000 графтов) | 200 000,00 ₽ |
| A16.01.025.9401.04W | Трансплантация волос головы (более 4000 графтов) | 270 000,00 ₽ |
На все вопросы относительно возможности проведения трансплантации волос головы в Клиниках СамГМУ необходимо записаться на консультацию к врачу-хирургу Васифу Алиеву по телефону ЕКЦ: +7 (846) 374-91-00 или через Личный кабинет пациента.

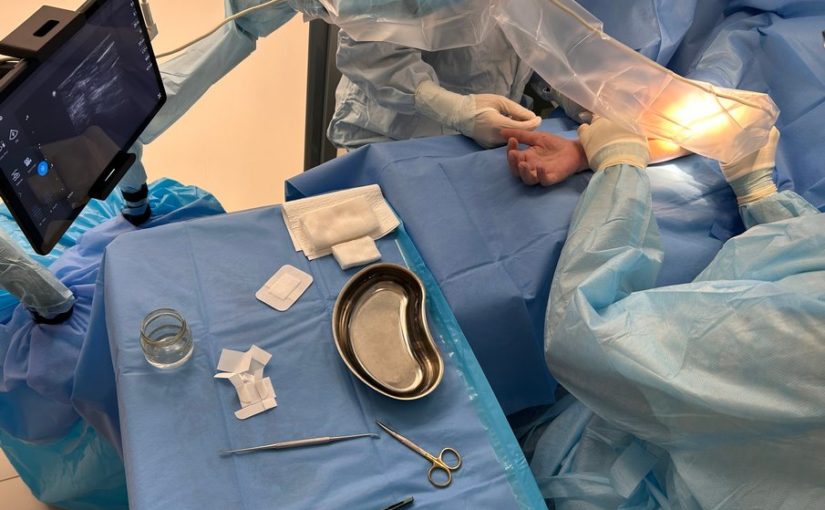
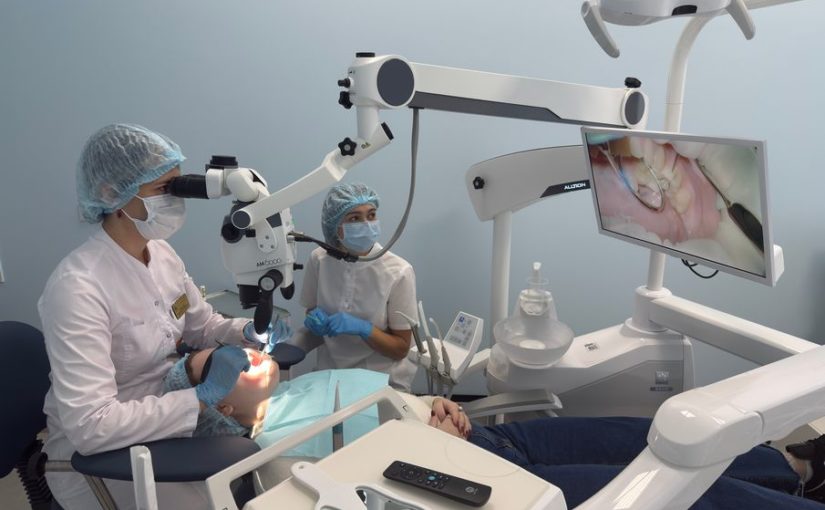
Лацертус-фиброзус синдром (синдром апоневроза бицепса, синдром апоневроза Пирогова) – это частый, но очень сложно диагностируемый туннельный синдром верхней конечности. В […]
Лацертус-фиброзус синдром (синдром апоневроза бицепса, синдром апоневроза Пирогова) – это частый, но очень сложно диагностируемый туннельный синдром верхней конечности. В большинстве случаев выставляют неверный диагноз, связанный с «остеохондрозом» шейного отдела позвоночника, грыжами шейного отдела позвоночника или «полиневропатией».
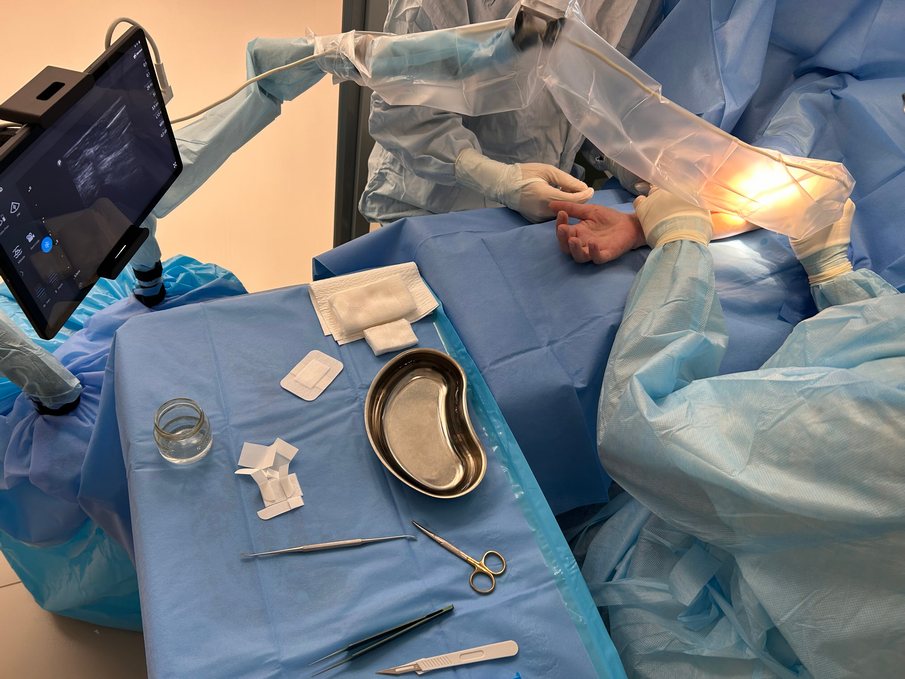
Заболевание связанно с динамической компрессией срединного нерва на уровне локтевого сгиба мышцами предплечья и апоневрозом (связкой) бицепса. Главная же сложность диагностики в том, что этот диагноз невозможно поставить по результатам УЗИ или ЭНМГ. Поставить диагноз и вовремя начать лечение может только кистевой хирург, знающий все тонкости осмотра, диагностики и специфических клинических тестов.
Лацертус-фиброзус синдром чаще развивается у людей, чья деятельность связана либо с частыми вращениями предплечья, либо же с долгим удержанием развернутой ладони вниз кистью на весу. Немаловажную роль играет и генетический фактор — у некоторых с рождения апоневроз более натянут, толще или же шире, у таких людей риск возникновения заболевания выше, чем у среднестатистического гражданина.
В Клиниках СамГМУ проводится точная клиническая диагностика и специализированные тесты, что позволяет вовремя начать эффективное лечение лацертус-фиброзус синдрома. Наши специалисты работают с каждым пациентом индивидуально, чтобы выбрать оптимальный план лечения, учитывая его конкретные нужды и особенности состояния.
Какие симптомы характерны для лацертус-синдрома?
Жалобы при лацертус-фиброзус синдроме очень индивидуальны. Но, как правило, всё начинается со слабости рук, сложно удержать чайник или тяжелый пакет, невозможно открыть банку или проблематично повернуть ключ. При этом боли очень редко беспокоят в области локтевого сгиба, наоборот — боли появляются в области большого пальца, в нем или около него. Часть пациентов жалуется на боли, тянущиеся по руке до плеча или даже до шеи. У некоторых людей боли могут отдавать в ухо или лопатку. У половины пациентов есть онемение в пальцах кисти, очень похожее на синдром запястного канала. При этом, таким пациентам выполняют ЭНМГ или УЗИ срединного нерва, диагноз синдром запястного канала исключается по результатам обследования и пациент даже не может понять, что с ним и куда ему идти. И другая ситуация, когда лацертус-фиброзус синдром возникает одновременно, на той же руке, что и синдром запястного канала. В таких ситуациях неполное лечение (лечение только одного заболевания), может привести к тому, что операция «не помогла» и жалобы сохранятся. Есть описанные случаи, когда пациентам делали 2 и даже 3 операции по поводу синдрома запястного канала, и все без положительного результата и только обнаруженный лацертус фиброзус синдром позволил избавиться от мучений.
Отсутствие своевременного лечения может привести к снижению трудовой функции и потере привычной работы. Раннее выявление симптомов позволяет начать лечение лацертус-синдрома как можно раньше, предотвращая осложнения. В Центре хирурги кисти на базе травматолого-ортопедического отделения №1 Клиник СамГМУ специалисты проводят детальную оценку состояния пациента для выбора оптимальной стратегии.
Как проводится лечение лацертус-синдрома?
Лечение на ранних сроках лацертус-синдрома начинается с консервативных методов, включающих медикаментозную терапию, ограничение нагрузки и ношение ортезов. Если консервативное лечение не дает результатов, то рассматривается хирургическое вмешательство. В нашем центре применяется индивидуальный подход, учитывая возраст пациента, степень поражения и сопутствующие заболевания.
В случаях, когда заболевание длительное (более полугода) или выраженно сопровождается онемением и слабостью, то лечение рекомендовано начинать сразу с хирургического вмешательства.
Какая операция требуется при лацертус-фиброзус синдроме?
Операция при лацертус-фиброзус синдроме включает в себя рассечение апоневроза бицепса, что в свою очередь приводит к снижению давления на нерв. Результат зачастую виден сразу после операции — пальцы становятся сильнее, боли проходят.
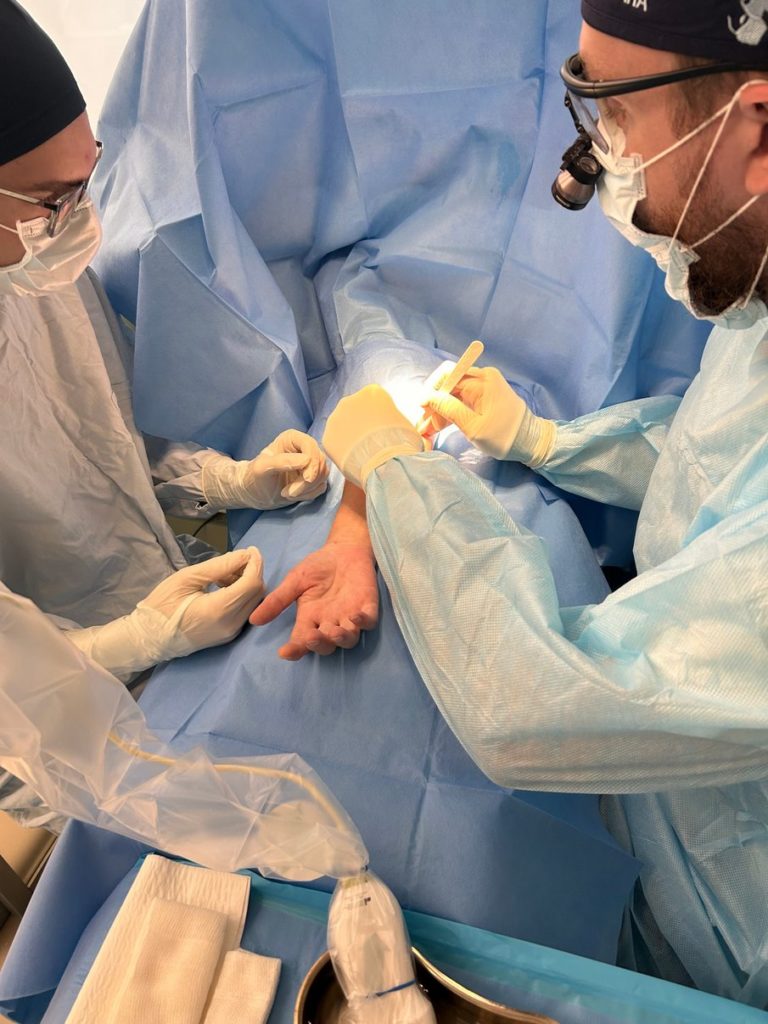
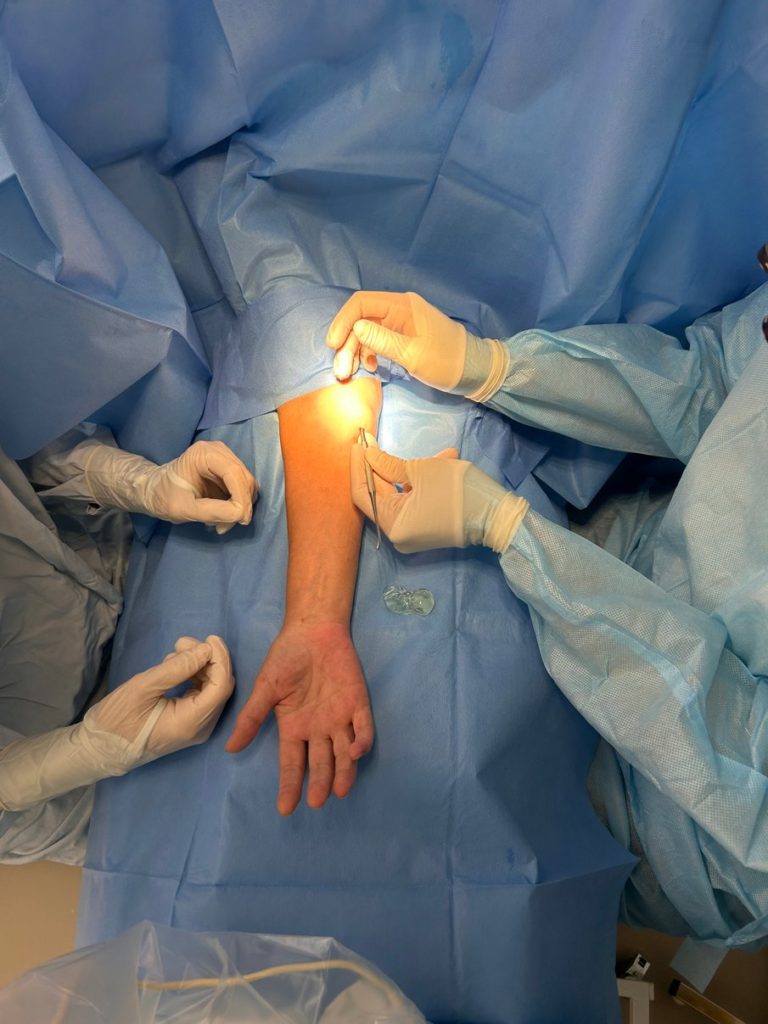
В Клиниках СамГМУ проводится уникальная УЗИ-ассистированная закрытая операция, что позволяет избежать разрезов, сокращает время операции и период реабилитации. Благодаря малоинвазивной методике пациенты могут в тот же день отправляться домой.
Эффективное лечение лацертус-фиброзус синдрома включает восстановление в течении двух недель после операции, медикаментозную терапию и гимнастику. Пациенты отмечают значительное улучшение качества жизни. Наша методика отлично себя зарекомендовала — она позволяет быстро восстановить функции руки и вернуться к полноценной жизни без боли.
Сколько длится операция при лацертус-фиброзус синдроме?
Хирургическое вмешательство является одним из наиболее эффективных методов лечения лацертус-фиброзус синдрома. Процедура обычно длится от 4 до 9 минут и проводится под местной анестезией, что позволяет пациентам избежать общего наркоза и госпитализации.
В нашем центре операции выполняются с использованием минимально инвазивных техник, что обеспечивает быстрое восстановление и минимальные риски для пациентов. После операции не надо делать перевязки или снимать швы. Через несколько месяцев след от прокола исчезает полностью и зачастую даже непонятно, что в этом месте проводилась операция.
Лечение лацертус-фиброзус синдрома проводится в Центре хирургии кисти на базе травматолого-ортопедического отделении №1 Клиник СамГМУ, где работают опытные кистевые хирурги, обеспечивая высокий уровень заботы и профессионализма.
Как подготовиться к операции?
Подготовка к операции включает очный осмотр и минимальный спектр анализов, необходимый для операции. Врачи подробно объясняют процедуру, риски и ожидаемые результаты. Пациентам рекомендуется воздержаться от приема определенных препаратов за несколько дней до операции.
После вмешательства важно следовать рекомендациям, чтобы ускорить восстановление. Наша команда специалистов обеспечивает поддержку на всех этапах, гарантируя высокое качество лечения.
В чем преимущества лечения в Центре хирургии кисти?
Лечение в Центре хирургии кисти Клиник СамГМУ предлагает ряд преимуществ: высококвалифицированные специалисты с многолетним опытом, современное оборудование для точной диагностики и минимально инвазивных операций, что снижает риски осложнений и сокращает время восстановления.
Мы стремимся создать комфортную и спокойную атмосферу для наших пациентов и предлагаем вмешательства без боли, разрезов и швов.
Вы можете оставить заявку на приём, чтобы разработать персонализированный план лечения и устранить дискомфорт, онемение и слабость в руках. Не медлите с посещением специалиста: раннее обращение позволит избежать нежелательных последствий.
Ваше благополучие – наш главный приоритет.
Прямой номер для записи: +7(846)374-91-32.